RECIEN NACIDO DIAPOSITIVAS EN POWERp.pptpp
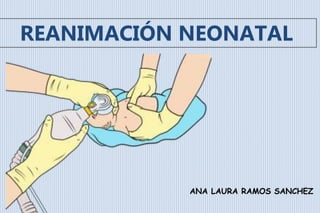
- 1. REANIMACIÓN NEONATAL ANA LAURA RAMOS SANCHEZ
- 2. • 5-10 % de los recién nacidos requieren algún tipo de RCP. • Los prematuros precisan RCP con mayor frecuencia (80% en los RNMBP) • Situación patológica predominante: ASFIXIA PERINATAL INTRODUCCIÓN
- 3. • Colaboración entre obstetras, pediatras, anestesiólogos, comadronas • Conocer los factores de riesgo • Valorar datos de bienestar fetal • Establecer el papel de cada persona • Comprobar todo el material antes del parto ANTICIPACIÓN
- 4. Madre con factores de riesgo Centro especializado Sala de partos con equipamiento especial Unidad de Cuidados Intensivos Neonatales ANTICIPACIÓN
- 5. Material Medicación Recursos humanos RECURSOS EN LA SALA DE PARTOS
- 6. MATERIAL PARA SALA DE PARTOS
- 7. • Adrenalina 1/1000. • Viales de API o suero fisiológico de 10 mL. • Expansores (Suero fisiológico). • Suero glucosado 10%. • Opcional: Surfactante. • Controvertido: Bicarbonato Na 1M. MEDICACIÓN PARA SALA DE PARTOS
- 8. Parto normal o cesárea bajo riesgo con anestesia regional: • Una persona entrenada en RCP inicial. • Una persona entrenada en RCP avanzada localizable. Neonatos que requieren RCP avanzada: • Al menos 2 personas entrenadas en RCP avanzada. Parto múltiple: • Equipos diferentes para cada niño. Recursos humanos mínimos: PERSONAL PARA SALA DE PARTOS
- 9. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. Asistencia respiratoria (VPPI – CPAP) 5. Uso de oxígeno 6. Compresiones torácicas 7. Administración de fluidos y fármacos. PASOS DE LA REANIMACIÓN NEONATAL
- 10. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5. Compresiones torácicas 6. Fármacos-fluidos
- 11. • ¿Gestación a término? • ¿Llora o respira? • ¿Buen tono muscular? NO se valora aspecto líquido meconial 1. VALORACIÓN INICIAL
- 12. Cuidados de rutina: • Secar (paños calientes). Proporcionar calor • Asegurar vía aérea abierta: Retirar secreciones con gasas, aspirar sólo si precisa. • Evaluación continua • Retrasar el pinzamiento del cordón ≥ 1 minuto Madre piel-piel Protección del personal: usar guantes Si valoración satisfactoria 1. VALORACIÓN INICIAL
- 13. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5. Compresiones torácicas 6. Fármacos-fluidos
- 14. • Secar: evitar enfriamiento. Secar (paños calientes). • Abrir vía aérea: – Posición (decúbito supino, cabeza neutra o ligeramente extendida y boca abierta). – Aspirar secreciones (si precisa) 1º boca y 2º nariz (sonda 8-10 Fr, presión aspiración < 100 mmHg). • Estimulación táctil: suave en plantas de pies/espalda, si respiración ineficaz “No más de 30 segundos” Si la valoración inicial no satisfactoria 2. ESTABILIZACIÓN INICIAL
- 15. < 5 seg por aspiración 1º boca, 2º nariz 3º Estimulación táctil 1º Calentar y secar 2º Liberar vía aérea Planta pie y espalda 2. ESTABILIZACIÓN INICIAL Cuna térmica y secar con tallas calientes
- 16. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5. Compresiones torácicas 6. Fármacos-fluidos
- 17. A los 30” (tras estabilización) : Valorar 2 parámetros: • Respiración: Regular, irregular, respiración en boqueadas o gasping, apnea • Frecuencia cardiaca: Estetoscopio o en la base del cordón umbilical No se recomienda valorar el color • Si un niño está cianótico, debe comprobarse la oxigenación preductal con un pulsioxímetro. 3. EVALUACIÓN INICIAL
- 18. 3. EVALUACIÓN INICIAL Tres posibilidades: • FC > 100 y respiración normal • FC > 100 y dificultad respiratoria • FC < 100, apnea , o respiración ineficaz Considerar CPAP Monitorización SpO2 Ventilación con PPI Monitorización SpO2 Madre
- 19. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5.Compresiones torácicas 6. Fármacos-fluidos
- 20. Indicaciones: • Apnea o respiración ineficaz. • FC < 100 latidos por minuto. 4. ASISTENCIA RESPIRATORIA: VPPI
- 21. • Vía aérea libre. • Posición de cabeza neutra o leve extensión. • Abrir boca y sellar mascarilla. • Presión: variable mínima para adecuada entrada de aire. Puede requerir 30-40 cmH2O en las primeras insuflaciones en los recién nacidos a término. • Frecuencia: 40-60 ventilaciones por minuto. • Evaluación: expansión torácica y auscultar. 4. ASISTENCIA RESPIRATORIA: VPPI Técnica:
- 22. Sistemas de ventilación manual Ventilación con mascarilla Bolsa autoinflable Flujo ≥ 5 L/min Bolsa “de anestesia” Flujo gas ajustable Tubo en “T” 4. ASISTENCIA RESPIRATORIA: VPPI
- 23. Valoración de la respuesta Después de 30 segundos de ventilación con mascarilla: • FC > 100 y respira: parar ventilación e iniciar medidas post RCP. • FC > 100 y no respira: seguir ventilación a 40-60/min. Si > 2 min, valorar colocación sonda orogástrica. • FC < 100: asegurar/corregir maniobras de ventilación y considerar intubación. 4. ASISTENCIA RESPIRATORIA: VPPI
- 24. Asegurar/corregir maniobras de ventilación • Comprobar posición de la cabeza. • Abrir boca y sellar mejor la mascarilla. • Valorar aspiración orofaríngea. • Considerar 2 personas en el control de la vía aérea. • Repetir insuflaciones. Aumentar presión y tiempo de insuflación. • Considerar otros métodos de ventilación (mascarilla laríngea, intubación). 4. ASISTENCIA RESPIRATORIA: VPPI
- 25. Se debe valorar la Intubación endotraqueal en varias situaciones durante la reanimación neonatal 4. ASISTENCIA RESPIRATORIA: VPPI • Cuando se precise aspirar las vías aéreas inferiores para desobstruir una tráquea presuntamente obstruida. • Cuando, tras corregir la técnica de ventilación con mascarilla facial y/o la posición de la cabeza del niño, la ventilación es ineficaz o debe mantenerse de forma prolongada. • Cuando es preciso realizar compresiones torácicas. • En circunstancias especiales (por ejemplo, en caso de hernia diafragmática congénita o para administrar surfactante traqueal).
- 26. 4. ASISTENCIA RESPIRATORIA: CPAP Indicación: Respiración espontánea y FC > 100, con: – Dificultad respiratoria – Cianosis central Técnica: Presión 5-7 cm H2O: – Manual (tubo en T) o respirador – Interfase: cánulas binasales, tubo mononasal, mascarilla
- 27. Mascarilla neonatal nº 1 4. Ventilación en la RCP neonatal inicial Mascarilla laríngea
- 28. 4. OXÍGENO Monitorización precoz de la SatO2 Indicación: siempre que se precise asistencia respiratoria o se plantee la utilización de oxígeno Técnica: colocar pulsoxímetro en la mano o muñeca derechas Interpretación de la lectura de la SatO2:
- 29. 4. OXÍGENO Recomendaciones • En RN a término, iniciar la RCP con aire ambiente. • Si no hay datos de SatO2, valorar la FC. • Administración gradual de O2, guiada por SatO2 o FC. • Si se precisan compresiones torácicas, incrementar FiO2 a 1. • En los prematuros <32 semanas, uso juicioso de la mezcla de aire y oxígeno (FiO2 inicial 0,3-0,5). • Si no hay posibilidad de mezclar aire y oxígeno, iniciar la RCP con aire.
- 30. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5. Compresiones torácicas 6. Fármacos-fluidos
- 31. 5. COMPRESIONES TORÁCICAS Indicación: FC < 60 latidos/minuto a pesar de ventilación adecuada (comprobada). Técnica: con los dos pulgares, en el tercio inferior del esternón Coordinación: 3 compresiones – 1 ventilación (3:1). Suspensión: si la FC es > 60 lpm (comprobar cada 30”).
- 32. 1. Valoración inicial 2. Estabilización inicial 3. Evaluación inicial 4. VPPI-CPAP Oxígeno 5. Compresiones torácicas 6. Fármacos-fluidos
- 33. 6. FÁRMACOS Y FLUIDOS Vía de infusión por la vena umbilical Durante la reanimación del recién nacido los fármacos están indicados en muy pocas ocasiones. Sin embargo, si la frecuencia cardiaca persiste por debajo de 60 lpm a pesar de una ventilación adecuada y compresiones torácicas, es razonable considerar el uso de fármacos,.
- 34. 6. FÁRMACOS Y FLUIDOS Adrenalina • Indicación: FC < 60 lpm a pesar de ventilación y compresiones torácicas adecuadas durante 30 segundos. • Preparación: 1:10.000 (1 ml adrenalina 1:1000 + 9 ml SSF). • Dosis: – intravenosa: 0,01 – 0,03 mg/kg (0,1 – 0,3 ml/kg 1:10000). – endotraqueal: 0,05 – 0,1 mg/kg (0,5 - 1 ml/kg 1:10000). • Repetición: cada 3-5 minutos si FC < 60 lpm.
- 35. 6. FÁRMACOS Y FLUIDOS Expansores de volumen • Indicaciones: sospecha de hipovolemia importante o mala respuesta a las maniobras de RCP. • Tipo: suero fisiológico o sangre 0 Rh negativa. • Dosis: 10 ml/kg en 5-10 minutos (valorar 2ª dosis según respuesta). • Complicaciones: hemorragia intracraneal y sobrecarga de volumen (sobre todo en prematuros).
- 36. 6. FÁRMACOS Y FLUIDOS Bicarbonato • Indicaciones: uso controvertido, Nunca rutinariamente. Valorar en RCP prolongada ( >10 minutos). • Preparación: bicarbonato sódico 1M diluido 1:1 en agua bidestilada (0,5 mEq/ml). • Dosis: 1-2 mEq/kg (2-4 ml/kg de la dilución) en 2-3 min iv. • Complicaciones: hipercarbia y hemorragia intracraneal (no recomendado para prematuros).
- 37. CUIDADOS POST-REANIMACIÓN Hipotermia terapéutica inducida Administración de glucosa • Indicada en ≥ 36 semanas con hipoxia-isquemia moderada o grave. • Iniciarla en las primeras 6 horas de vida. • Si cumple criterios, apagar la cuna térmica tras la estabilización cardiorrespiratoria (evitar hipertermia). • Iniciarla lo más precozmente posible. • Se debe evitar la hipoglucemia
- 38. ASPECTOS ÉTICOS No iniciar la reanimación • < 23 semanas y < 400 g de peso (excepto vitalidad extrema o bajo peso para la edad gestacional). • Diagnóstico antenatal de malformaciones con alta morbi- mortalidad: anencefalia, trisomía 13, trisomía 18. • En caso de duda, iniciar reanimación. La retirada de la asistencia es éticamente similar a no iniciarla
- 39. ASPECTOS ÉTICOS Suspender la reanimación • Si no hay signos vitales tras 10 minutos de RCP. • Si FC < 60 lpm y persiste durante 10-15 min, recomendación menos clara. • Cada centro debe establecer sus propias guías de actuación. • SE DEBE CONTAR CON LA OPINIÓN DE LOS PADRES.