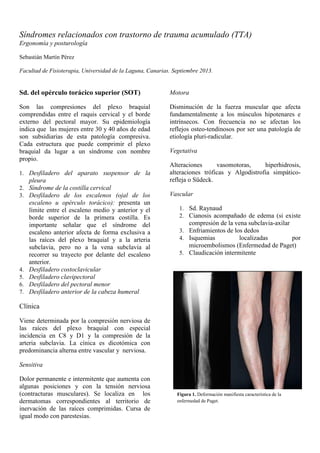
Síndromes relacionados con trastorno de trauma acumulado (TTA)
- 1. Síndromes relacionados con trastorno de trauma acumulado (TTA) Ergonomía y posturología Sebastián Martín Pérez Facultad de Fisioterapia, Universidad de la Laguna, Canarias. Septiembre 2013. Sd. del opérculo torácico superior (SOT) Son las compresiones del plexo braquial comprendidas entre el raquis cervical y el borde externo del pectoral mayor. Su epidemiología indica que las mujeres entre 30 y 40 años de edad son subsidiarias de esta patología compresiva. Cada estructura que puede comprimir el plexo braquial da lugar a un síndrome con nombre propio. 1. Desfiladero del aparato suspensor de la pleura 2. Síndrome de la costilla cervical 3. Desfiladero de los escalenos (ojal de los escaleno u opérculo torácico): presenta un límite entre el escaleno medio y anterior y el borde superior de la primera costilla. Es importante señalar que el síndrome del escaleno anterior afecta de forma exclusiva a las raíces del plexo braquial y a la arteria subclavia, pero no a la vena subclavia al recorrer su trayecto por delante del escaleno anterior. 4. Desfiladero costoclavicular 5. Desfiladero clavipectoral 6. Desfiladero del pectoral menor 7. Desfiladero anterior de la cabeza humeral Clínica Viene determinada por la compresión nerviosa de las raíces del plexo braquial con especial incidencia en C8 y D1 y la compresión de la arteria subclavia. La cínica es dicotómica con predominancia alterna entre vascular y nerviosa. Sensitiva Dolor permanente e intermitente que aumenta con algunas posiciones y con la tensión nerviosa (contracturas musculares). Se localiza en los dermatomas correspondientes al territorio de inervación de las raíces comprimidas. Cursa de igual modo con parestesias. Motora Disminución de la fuerza muscular que afecta fundamentalmente a los músculos hipotenares e intrínsecos. Con frecuencia no se afectan los reflejos osteo-tendinosos por ser una patología de etiología pluri-radicular. Vegetativa Alteraciones vasomotoras, hiperhidrosis, alteraciones tróficas y Algodistrofia simpático- refleja o Südeck. Vascular 1. Sd. Raynaud 2. Cianosis acompañado de edema (si existe compresión de la vena subclavia-axilar 3. Enfriamientos de los dedos 4. Isquemias localizadas por microembolismos (Enfermedad de Paget) 5. Claudicación intermitente Figura 1. Deformación manifiesta característica de la enfermedad de Paget.
- 2. Exploración física Existe una serie de maniobras exploratorias que son indicativas de la lesión del plexo cuando se reproduce la clínica nerviosa o desaparece el pulso radial. Compresión del espacio interescaleno Auscultación de soplos de la arteria subclavia Prueba de Adson: el paciente con el miembro superior a lo largo del cuerpo, se le indica una inclinación de la cabeza hacia el lado sano y rotar hacia el enfermo e inspirar profundamente. Prueba de Eden: Se asocia un descenso y retropulsión del muñón del hombro para comprobar el espacio del desfiladero costoclavicular. Prueba de abducción a 90 y 180 º de Wrigth: es similar a la de Adson pero con el brazo afectado en abducción. Maniobra de Ross: se le indica al paciente que abduzca los brazos con rotación externa o/y cierre y abra las manos rápidamente durante tres minutos. Tratamiento Desde el pano farmacológico se indica gabapentina o carbamacepina y complejo vitamínico B1-B6-B12 y rehabilitación fisioterápica. En cuanto a fisioterapia el principal componente del tratamiento conservador, que a menudo es multimodal, son los programas de ejercicios (de movilidad, de estiramiento, de fortalecimiento y respiratorios). A pesar de su enorme importancia es, probablemente, difícil lograr una buena corrección postural debido a que se trata de hábitos adquiridos a lo largo de muchos años, especialmente en personas adultas; d) Terapia manual (masaje, movilizaciones, manipulaciones...). Su objetivo es favorecer la relajación de la musculatura cervical y escapular, especialmente de los músculos que descienden la escápula sobre la parrilla torácica, y combatir la hipomovilidad, movilizando inferiormente la primera costilla y los músculos que con su acción favorecen la compresión neurovascular. Además se debe intentar mejorar la movilidad del hombro del lado afectado cuando esté disminuida e) Técnicas de deslizamiento neuromuscular. El abordaje quirúrgico se reserva si el tratamiento conservador fracasa, si aparece un síndrome de la costilla cervical o si existe émbolos periféricos. Neuropatía por atrapamiento del nervio cubital (Sd. de Guyon) Es un síndrome compartimental que afecta a la rama profunda terminal del nervio cubital en región hipotenar en el conocido como canal de Guyón. Esta estructura se dispone entre la apófisis unciforme del hueso ganchoso, el hueso pisiforme y el arco de origen del músculo flexor corto del meñique. Por tanto se trata de una estructura de túnel osteofibroso con una pared posterior compuesta por el ligamento anular del carpo y un techo de la expansión del nervio cubital anterior y la fascia antebraquial. El atrapamiento en este canal produce un sintomatología variada en función de las dos ramas afectadas (profunda y superficial). En el caso en el que la superficial sea la rama dañada habrá un compromiso de la sensibilidad de la región hipotenar, superficie palmar del meñique y Figura 2. Líneas de cementación en mosaico con presencia de osteoclastos y osteolisis en la enfermedad de Paget. Figura 3. AngioRM de los vasos subclavios, con la estenosis de la arteria subclavia derecha (flechas)
- 3. mitad cubital del anular. Desde el plano de la restricción motora los músculos interóseos palmares y dorsales, el tercer y cuarto lumbrical, el aductor y el haz profundo del flexor corto se verá afectada. Etiología La causa más frecuente de este síndrome se deben a traumatismos recientes en el carpo, microtraumatismos repetidos (ciclistas, motociclistas, joyeros). También un ganglión puede ser causa de compresión, así como de trombosis de la arteria cubital; la artritis reumatoide puede provocar este síndrome. Diagnóstico Debe efectuarse el diagnóstico diferencial con neuritis periféricas, discopatías cervicales, síndrome de los escalenos, y afecciones neurológicas como la enfermedad de Aran- Duchenne y la ELA). Funcionalmente debe explorarse el músculo cubital anterior, el flexor común profundo del meñique (en la interfalángica distal) en los interóseos dorsales (separando los dedos contra resistencias), la flexión de los dedos en la metacarpofalángica y el signo de Froment (con parálisis del aductor del pulgar). La sensibilidad en el territorio del cubital debe ser explorada en especial la discriminación de dos puntos. Tratamiento El tratamiento generalmente es quirúrgico explorando el cubital a nivel del carpo por vía palmar y eliminando la causa de la compresión. En ocasiones puede resultar útil el empleo de infiltraciones locales anestésicas para el diagnóstico o varias la ocupación del paciente en caso de patología laboral desencadenante del cuadro. Fenómeno de Raynaud Se caracteriza por una disminución de la circulación sanguínea en los dedos de las manos y de los pies, que produce dolor y cambios de coloración en dichas localizaciones. En ocasiones puede afectar a otras zonas como los labios, la nariz y las orejas. Los factores que lo desencadenan son los cambios de temperatura (generalmente el frío) y las situaciones de estrés. La disminución de la circulación sanguínea en manos y pies se produce por una contracción de los vasos sanguíneos, que enlentece la llegada de sangre. Como en las manos y pies, normalmente los vasos son pequeños, este vasoespasmo hace muy difícil la llegada de sangre y por lo tanto la oxigenación de la piel, provocando el cambio de coloración. Incidencia La frecuencia del fenómeno de Raynaud primario es aproximadamente del 3-4% de la población general y la del secundario depende de la enfermedad subyacente. Figura 4. A) Compresión del nervio cubital en el canal de Guyon debido a un ganglión. B) Aparición de la compresión del nervio cubital a la altura del canal de Guyon. A B
- 4. Figura 4. A) Fenómeno de Raynaud con cianosis distal en dedos. B) Fenómeno de Raynaud en etapa severa con ulceración del dedo índice Es normal que a cualquier persona expuesta al frío intenso le disminuya la circulación sanguínea distal, pero cuando se padece el fenómeno de Raynaud, es tal la sensibilidad a los pequeños cambios de temperatura, que se puede producir un ataque por estar en una habitación con aire acondicionado. El fenómeno de Raynaud secundario se asocia con mayor frecuencia a las enfermedades reumáticas del colágeno, también llamadas autoinmunes. Aparece con más frecuencia en la Esclerodermia (CREST) y el Síndrome de Sjögren, pero también puede hacerlo en otros tipos artritis, como Lupus Eritematoso o Artritis Reumatoide. También pueden presentarlo las personas que trabajan con herramientas que provocan vibración, (como los martillos neumáticos) y determinados medicamentos que provocan contracción de los vasos sanguíneos, como la ergotamina, los antagonistas beta-adrenérgicos y los anticonceptivos. Clínica En situaciones de frío o estrés aparecen los síntomas de forma episódica, como brotes o ataques, que duran de 10 a 15 minutos, o incluso horas. Los ataques son siempre reversibles y raramente causan un daño importante de los tejidos. No hay que confundirlos con otros procesos isquémicos, como la trombosis o las vasculitis, que son irreversibles y provocan daño estructural. Los Síntomas habituales del Fenómeno de Raynaud son: 1. Cambio de coloración de la piel en una secuencia de tres fases, blanca-azul-roja. Primero se vuelve blanca por que llega poca sangre, en segundo lugar se pone azul al quedarse estancada la sangre y en tercer lugar se pone roja (a veces morada) porque la luz del vaso sanguíneo se abre y vuelve a circular el flujo sanguíneo. Por lo menos tienen que producirse dos de los tres cambios de coloración y en el orden expuesto. 2. Dolor en los dedos cuando están fríos. 3. Hinchazón, hormigueo o dolor cuando se recupera el flujo de la sangre (fase hiperémica). En los casos graves aparecen úlceras de la piel y pérdida de estructuras en la parte distal de los dedos. Habrá que extremar las precauciones cuando haya heridas en la piel para evitar las infecciones. Diagnóstico Actualmente se aplica, de forma sistemática, una técnica muy sencilla y cómoda para el paciente, que es ver con un microscopio la zona distal de los dedos, buscando anormalidades vasculares. Se le denomina capilaroscopia y nos permite, por ejemplo, diagnosticar la esclerodermia del fenómeno de Raynaud secundario. B A
- 5. Pronóstico Si el médico diagnostica fenómeno de Raynaud, probablemente deberá un seguimiento del problema. El pronóstico en el fenómeno de Raynaud primario es bueno, sin mortalidad y con escasas complicaciones. El pronóstico del fenómeno de Raynaud secundario se relaciona directamente con la causa que lo provoca, y depende de la intensidad de la isquemia y los tratamientos que apliquemos para mejorar el flujo sanguíneo. Tratamiento No existe tratamiento curativo para el fenómeno de Raynaud pero sí existen normas y tratamientos para evitar los ataques en el fenómeno de Raynaud primario y el daño de los tejidos en el fenómeno de Raynaud secundario. Pero se contempla en el tratamiento médico se utilizan fármacos efectivos en el control de la tensión arterial o los problemas cardíacos. Los antagonistas del calcio como la nifedipina, los inhibidores de la enzima convertidora de la angiotensina, las prostaglandinas intravenosas y otros de reciente introducción ayudan a relajar la pared de los vasos sanguíneos. El tratamiento médico del fenómeno de Raynaud secundario depende de la enfermedad asociada. Cuando la causa es una enfermedad reumatológica, la mejoría es más difícil. En el caso de que haya exposición a tóxicos o se desencadene por utilizar herramientas que producen vibración, la suspensión de estos factores lo hará desaparecer. Desde el plano quirúrgico se procede, en los casos graves a la sección de los nervios que provocan el estrechamiento de los vasos. Normalmente la intervención queda reducida generalmente al fenómeno de Raynaud secundario. Referencias Fueyo Lorente, A. Traumatología y ortopedia. Patologías quirúrgicas del sistema nervioso periférico, 2011, Oviedo. Ricard F., Tratamiento osteopático de las algias del raquis torácico, Ed. Medica Panamericana, Madrid, 2007. López Alonso, A. Fundamentos de ortopedia y traumatología, Ed. Masson, Barcelona, 1999. Silberman, Varona. Ortopedia y traumatología. Ed. Medica Panamericana, 3ª edición, Buenos Aires,2010. 0100705157
